脳内の動脈・静脈がつまったり、出血したりで、脳組織が壊死してしまうと、片麻痺・言語障害などの後遺症が残る。『脳卒中』と呼ばれることもある。英語ではストローク(stroke)。障害部位によって種類が列挙できないほどある。
◎ 脳梗塞;CVA
・脳血栓(アテローム血栓性脳梗塞):動脈硬化によって脳血管が詰まったもの
・脳塞栓:血栓が脳動脈を詰まらせたもの
・一過性脳虚血発作(TIA):一時的に脳梗塞の症状がみられるもの
・ラクナ梗塞:脳底動脈から伸びる細い血管が梗塞を起こしたもの
・その他(心原性脳梗塞、多発性脳梗塞、もやもや病、など
◎ 脳出血;ICH
—— 狭義には脳内出血を指す。外傷性のほか、脳動脈瘤の破裂が原因となる
・急性硬膜外出血:頭蓋骨と硬膜の間の出血
・急性硬膜下出血:硬膜とクモ膜の間の出血
・クモ膜下出血:クモ膜と内膜の間の出血
・慢性硬膜下血腫:主に高齢者にみられる。血管がもろくなっている
・その他(皮質下出血、視床出血、被殻出血、脳幹出血など)
◎ 症状
大別して運動麻痺と感覚麻痺がある。併発していること多い。症状が軽いと『不全麻痺』、症状が重いと『重度麻痺』あるいは単純に『麻痺』と呼ばれ、完全に脱失していると『完全麻痺』と呼ばれるが、その境界線は曖昧。不全麻痺→麻痺→重度麻痺→完全麻痺の順に重くなるぐらいの感覚で捉えるようにする。
右脳が障害されると左麻痺が、左脳が障害されると右麻痺が起こる(神経回路が延髄で左右逆になってしまうため)。麻痺が片側に起こるものを『片麻痺』または『上下肢麻痺』、片足のみ、片手のみといった一肢のみに起こるものを『単麻痺』、両側に起こるものを『対麻痺』という。単麻痺はたんに「上肢麻痺」あるいは「下肢麻痺」と呼ばれていることが多い。
1. 運動麻痺
片麻痺(右麻痺・左麻痺)が一般的。両方が片麻痺を起こすと『両片麻痺』または『Wヘミ(double hemiplegia)』と呼ばれる。麻痺側は程度の差こそあれ、筋力低下によって動作が緩慢になり、荷重応答(足で体をしっかりと支えること)に時間がかかるようになる。
a. 一般的な運動麻痺:運動野の障害によって起きた場合、筋力低下や動作緩慢のみを起こす。運動神経の通り道のどこかが障害された場合、感覚麻痺を伴っていることが多い。
b. 痙性麻痺:障害が広範囲におよぶと反射が強く出るようになり(下位中枢に支配される)、手足が棒のように突っぱったり、曲がったまま伸ばせなくなってしまう。患側の全般的な筋力低下があり、拮抗筋(動作の反対の動きをする筋肉)が動作筋の抑制にうまく働かないためだと考えられる。屈曲パターンと伸展パターン(共同パターン)があり、介助にコツがいる。
痙性麻痺は筋緊張が異常亢進する病態で、固くなった手足を無理に引き伸ばすと筋肉が損傷してしまう恐れもある。痙性筋を少しゆるめるように介助してから屈伸させると筋損傷を防ぎ、介助もうまくいくことが多い。痙性は多関節筋(2つ以上の関節をまたぐ筋肉)に強く出るため、その筋肉をゆるめるようにする。その際、曲げ伸ばしは必ずゆっくりと行うようにする。速く行ってしまうと反射が出現して余計に力が必要になるどころか、筋肉を損傷してしまう恐れがある。
c. 弛緩性麻痺:受傷直後は麻痺側は弛緩性になっていることが多い。手足がだらんとして動かない状態。麻痺が回復してきても筋肉は低緊張のままのことがあり、これは四肢からの感覚入力やその情報処理がうまく行えていないためだと考えられる。運動神経が直接障害されていない場合は筋トレ効果が得られるが、その筋力を十分に動作に活かすことが出来ない。
d. パーキンソン症候群:中脳〜大脳間の連絡が障害されるとパーキンソン症状が現れる。病態はパーキンソン病に似て、すくみ足や歩幅の減少等がみられるが、安静時振戦は見られない。階段の上り下りは比較的容易に行える。
e. その他の運動麻痺:ラクナ梗塞・被殻出血などで大脳の底のほう(大脳基底核)が障害されると、運動制御がうまく行えなくなり、バランス能力の低下(開眼片脚立位が1秒もできない)、協調性運動障害(手が震えて物を掴みそこねるといった企図振戦、手先が不器用になる巧緻動作の障害、動きが大味で無駄が多くなる不随意運動、など)が見られるようになる。麻痺が軽くても転倒リスクが高く、注意が必要。
大脳基底核(被殻)の障害で脊髄小脳変性症などにみられる協調性運動障害(協調動作障害)がみられることがある。これがみられなくても、バランス能力の低下がよく起こる。片足立ちが1秒以下ということは転倒しそうにながら歩いているということ。転倒に十分注意する。
また、移乗時に患側で物を持つことは避けるように指導する。
2. 感覚麻痺・深部感覚障害
手足のしびれや痛み、顔面のしびれや痛み、歩いているときの浮遊感、ボディーイメージの喪失感などで認識される。我々の手足がしびれた時に感じる浮遊感が常時ある状態。感覚麻痺が起こると、麻痺側の荷重応答にさらに時間がかかり、目で足が地に着くのを見ながら荷重応答している様が観察される。完全麻痺は『感覚脱失』と呼ばれる。
関節の位置・関節が運動する方向や速度も脳は感知しており、それらが障害されると深部感覚障害が起きる。体の動きが分からなくなったり、ボディーイメージが構築できなくなったりする。
感覚麻痺や深部感覚障害はバランス能力を低下させ、転倒リスクを高くする。
3. 失語症
上手に喋れなくなること。内容は理解できるが発話が難しくなる「運動性失語」と、相手の話している内容が理解できずに発話が意味不明になる「感覚性失語」がある。それ以外の失語症もある(超皮質性失語など)。言語野が左脳にあるため、右麻痺の人に多い。
4. 構音障害・嚥下障害
口腔内・咽頭部を動かす筋肉が麻痺すると、相手の話が理解できて自身の発話内容が組み立てられても(失語症でないのに)上手に話すことができない、食べ物をよく噛んで飲み込むといったことが上手に出来なくなるといったことが起こる。また脳幹出血などが起こると、障害を受けた脳と同じ側に麻痺が起こる(右の口角が下がり、左の上下肢麻痺が起こる、など)。『交代性麻痺』と呼ばれている。
5. 半側空間無視(半側空間失認;USN)
空間認識領域が障害されると「見えているのに認識できない」という状態が発生する。通常は右脳に空間認識領域があるので左麻痺の人に多い(左半側空間無視)が、まれに右半側空間無視も起こる。症状が改善するなどして『視野狭窄』となることもある。空間に対して注意を振り向ける領域の障害でもあるため、左半側空間無視になると、左の物によくぶつかったり、左にある危険物に気づけなかったりする(左から飛び込んでくる自転車に気付けない、など)。
6. 半盲・全盲
視床出血などで視神経が障害されると、視野が一部欠損あるいは全欠損する。神経の障害のされ方で『両耳側半盲』『同名半盲』などがある。半側空間無視とは別物。
7. 高次脳機能障害
失行、失認、遂行機能障害、注意障害、記憶障害がこれにあたる。『高次脳』とよく略される。
a. 失行:動作の仕方が分からなくなる状態。「歩き方が分からない」「急須で湯呑にお茶を入れて飲むことが出来ない」など。
b. 失認:物事の名称や意味、用途が分からなくなること。「歩く」という動作自体の意味や呼び方が分からない、「急須」が何のために使われるものか分からず頭の上に載せてしまう、など。また親兄弟や子供の顔が分からなくなる『相貌失認』など、種類が多くある。
c. 遂行機能障害:ある目的を果たすために必要な行動が組み立てられないこと。お茶を飲むために「茶葉を急須に入れてポットでお湯を入れて湯呑に注ぐ」といった考えが組み立てられない、など。
d. 注意障害:集中が途切れやすい、周りに注意が向かない、などが起こる。2つ以上のことが同時に行えなくなり(二重課題がこなせない)、「歩行中に話しかけられると立ち止まってから返答する」ようなことも見られる。認知症でも同様の症状は見られるが、認知症の場合は処理能力の低下によって起こる。高次脳機能障害の場合は器質的な欠損。
e. 記憶障害:記憶には短期・長期の2種類があると言われており、それらを記銘して保持し、想起する能力が『記憶能力』である。高次脳機能障害でよく言われるのは短期記憶障害と記銘障害。昔の思い出(長期記憶)は比較的よく保持されており、今していたことや少し前の記憶(昨日の御飯の献立など)を忘れてしまうこと。誰でもありえる状態だが、この程度がひどいと記憶障害となる。
9. 感情失禁・無気力・うつ
前頭葉の前のほうが障害されると、感情が抑えきれなくなったり(感情失禁)、無気力になったり、うつになったする。
10. 認知症
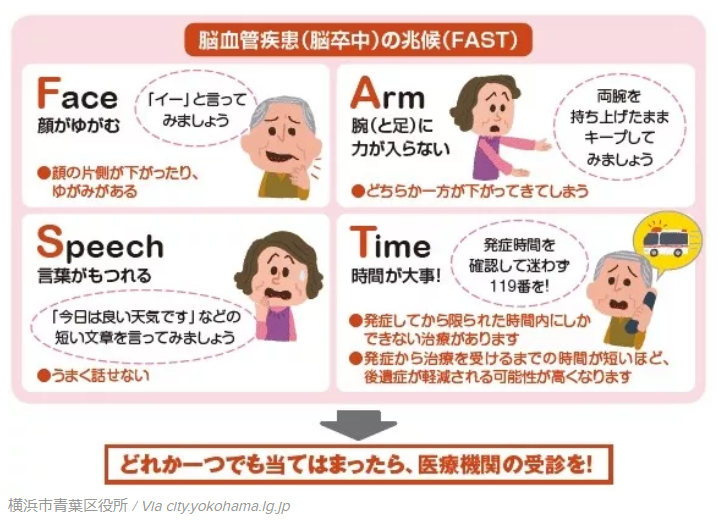
脳疾患による認知症は階段状増悪の過程をたどる。急激に認知症状が進んだ場合は、再発の可能性やラクナ梗塞などを疑ってみるようにする。FASTの実施を試みる(下図参照)。
11. 感覚異常
しびれや痛みを強く知覚してしまうこと。知覚過敏とはなぜか言わない。
12. 回転性めまい
前庭神経の障害により三半規管が機能不全を起こすと、めまい症になる。回転性めまいでは、安静にしていても「目が舞う」等の訴えがある。重度になると立ち上がった瞬間にひっくり返ってしまう。転倒リスクが高い。
13. てんかん発作
脳の損傷によりてんかん発作が起こる。数秒の意識消失から激しい痙攣まで様々な症状がある。強い刺激で発作を起こすので、運動負荷は下げるようにする。弱い刺激で発作が起こるようなら運動は中止する。
◎ 受傷後の経過(予後)
脳梗塞は脳出血よりも再発のリスクが高いと言われている。受傷後1か月ほどで症状は安定し、その後半年から1年の間、回復が続くと言われている。ポシブル八戸ノ里が担当するのは、受傷後3ヶ月ぐらいからの回復期リハビリテーションおよび受傷後6か月ぐらいからの維持期リハビリテーション。
◎ 薬物療法
脳梗塞の場合は血液をサラサラにする薬(ワーファリン、バイアスピリンなど)がよく処方される。脳出血の場合は降圧剤(ACE阻害薬、利尿剤など)がよく処方される。病態に応じて向精神薬や抗てんかん薬も処方される。服薬管理がとても重要。
◎ 早期発見
急な認知症の進行、不意に現れた歩行困難、手の震え、麻痺の進行などが現れたら、脳血管疾患の再発を疑ってみる。方法として『FAST』というものがある。
◎ 介助
介助の基本は利用者様の出来ないところをサポートするつもりで行い、自立支援を促す。ただし高齢者の転倒骨折後はADLの低下が大きい3)ので、転倒させない介助方法を第一に考える。
歩行介助
介助者は患側に付くようにする。利用者の状態に応じて、右のように軽く脇を抱える、前腕支持で支える、などの工夫を行う。
麻痺側が動作緩慢になると歩行リズムがアンバランスになるので、足の振り出しは患側の足の振り出しに合わせるようにする。歩行リズムが悪いと転倒リスクが高くなる。

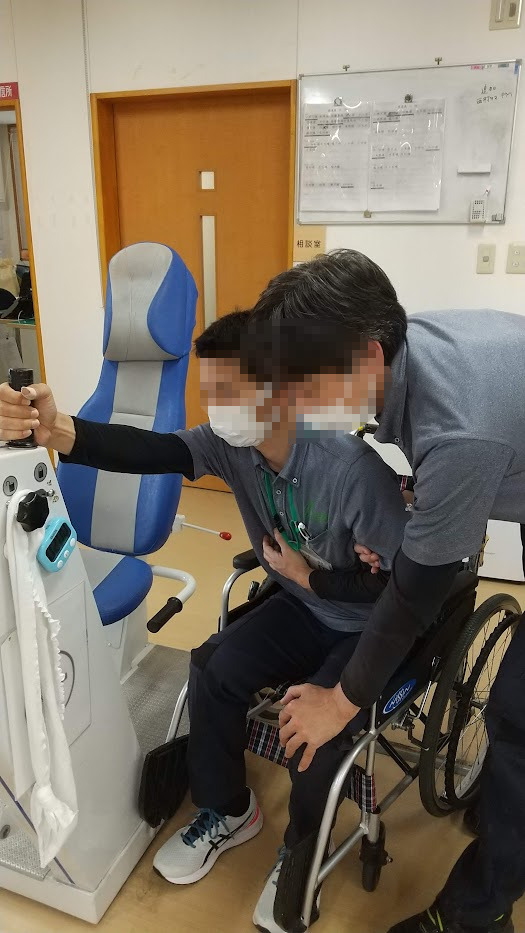
立ち上がり介助
立ち上がり時、麻痺側に体重が乗せられないために、腕の力で強引に立ち上がっていることが多い(引っぱり立ち)。まず両側とも足底接地をしっかりと行う。痙性麻痺の方の場合、踵が浮いていると足クローヌス(貧乏ゆすり)が出現して、かえって立ち上がりが難しくなることがある。
起立動作の際は、麻痺側の膝を軽く押さえてやると体重が麻痺側にも乗り、立ち上がりがスムーズになる。
車の昇降
健側から乗り込むようにする。まず座席に座ってもらい、それから足をあげて奥に移動し、お尻が全部乗ったら麻痺側を介助して車の中に入れる。
降りる際はこの逆を行う。


◎ 運動療法
患側の筋力強化が中心となるが、全身の筋力低下も併発している場合は健側の筋力強化もしなくてはならない。麻痺を起こすと座位や臥床している時間が長くなり、臥床していると全身の筋力低下、座っている時間が長いとお尻の筋肉(殿筋群)の筋力低下やハムストリングスの筋短縮を起こしやすく、背もたれにもたれかかっている時間が長いと体幹筋(とくに腹筋群)の筋力低下を起こしやすい。
1.マシントレーニングへの適用
患側の筋トレ
麻痺側は不安定になりやすいので、弾性包帯等で固定して足が開いたりしないようにする。
筋トレは左右差をなくす方向にもっていくのが望ましい。何も持たずに歩けているのなら、健側は維持的な筋トレにとどめ(Borg指数で11程度)、患側の筋力強化を図る(Borg13程度)4)。麻痺が重度の場合は健側の筋力を最大限上げるようにする。痙性筋を鍛える場合は拮抗筋(動作筋と反対の動きをする筋肉)も同様に鍛える。レッグプレスなどの拮抗筋を鍛えられないマシンの場合は、ゆっくり押してゆっくり戻すようにしてもらい、筋緊張の亢進を防ぐ。
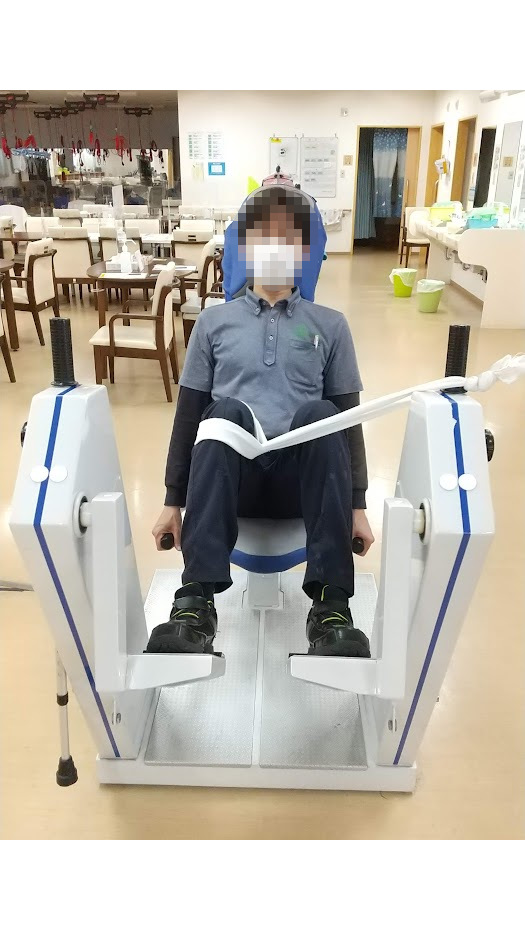
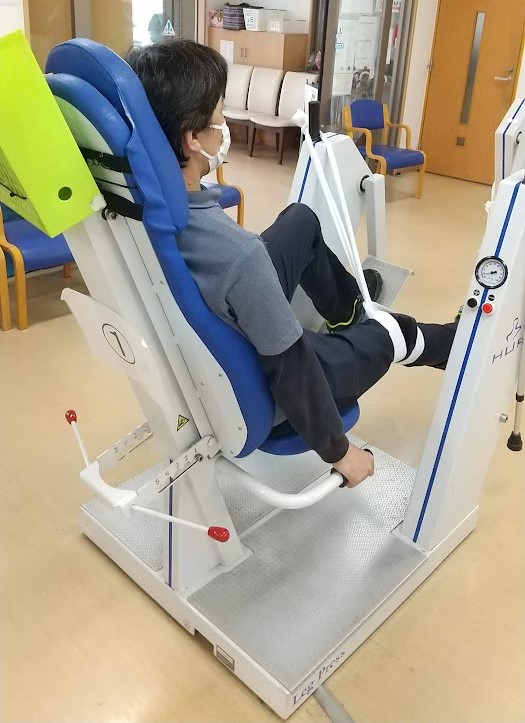
大殿筋の筋トレ
大殿筋は股関節90°位から外転方向に等尺性収縮を入れると筋活動量が最大になるという文献がある5)。すなわち、背もたれから体を離してグリップを保持するなどして股関節90°位を保持し(足の長い者は図のように背もたれにもたれかかる)、足をペダルの外側に置いて外転方向に蹴ると(少し外側に向かって蹴ると)大殿筋の強化が行える。
協働動作練習
健常者でも長時間歩いていると自然とつま先が下を向いてしまい、なにかの拍子につまずいてしまうことがある。麻痺のある足では最初から下を向いていることもある(下垂足)。アダクション・アブダクションの筋トレではつま先をあげて足を閉じたり開いたりするように指示してみる。つま先を上げながら足を開くのは少し疲れるので、良い筋トレになるかもしれない。
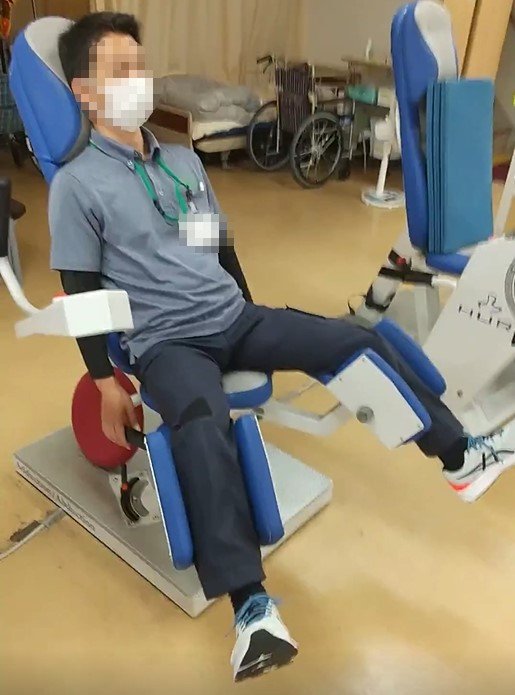
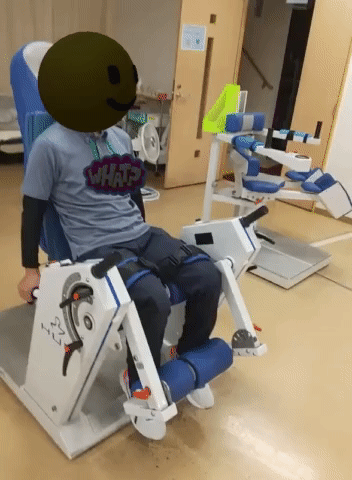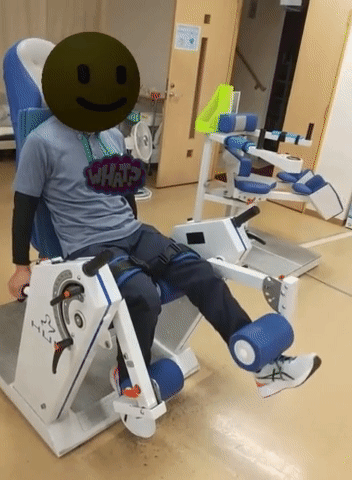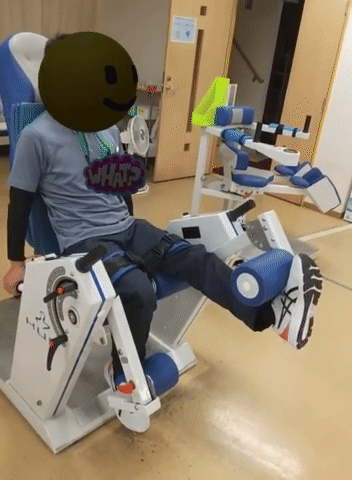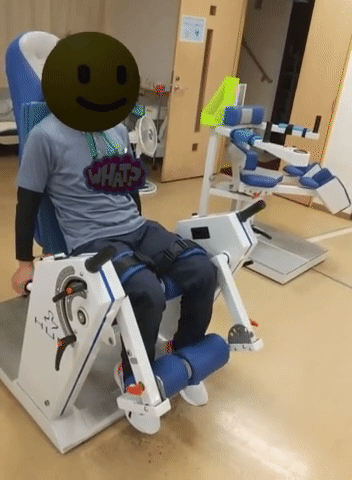
踵接地の練習
歩行時につま先が下に向いてしまうことは、歩いている時につま先が床に引っ掛かりやすくなったり、つま先から足が地についたりする原因となる。足先接地は歩行バランスを悪くして転倒の原因にもなりうるし、疲れやすい歩き方でもある。足を振り出す際につま先を上に向ける練習を普段からしておくと良い。膝伸展の筋トレの際、膝を伸ばしながらつま先も上げてもらう。
前脛骨筋の筋トレ
つま先を上にあげる筋肉は前脛骨筋である。これを鍛えたい場合、エクステンション・カールのローラー位置を4(最大)にセットして足の甲にローラーが乗るように調整し、足首を上下させる。負荷は低負荷(0~5kg程度)にする。
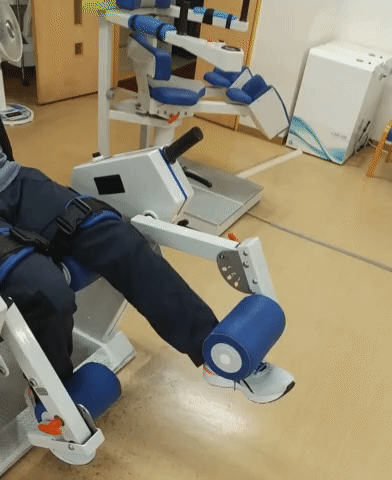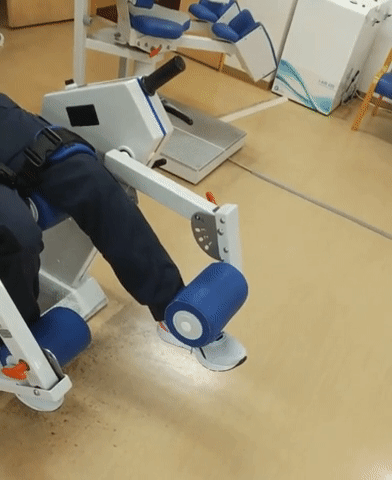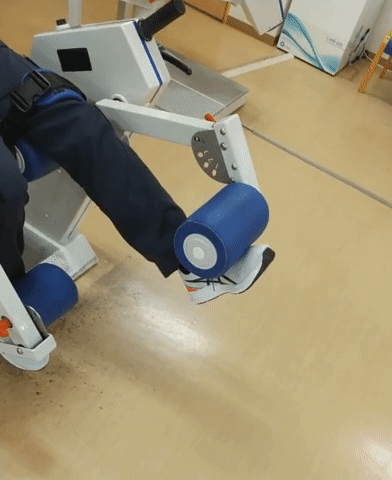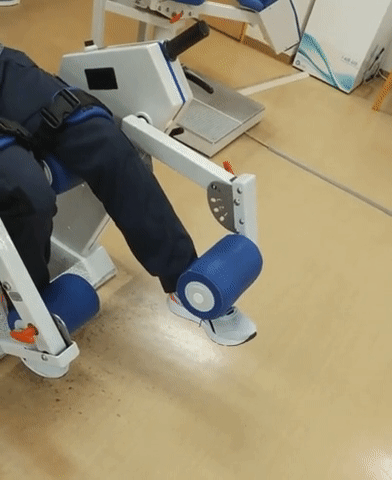
2.レッドコードエクササイズへの適用
体幹筋強化のために座席の背もたれからは体を離すことを基本とする。動作練習においては患側の機能改善と荷重量の増大を目指し、不良姿勢の改善も図っていく。

腸腰筋の筋トレ
腿上げ動作練習(腸腰筋の筋トレ)は、つま先が引っかかることなく足を振り出すために重要となる練習。麻痺側ではこれがうまく出来なかったり、体幹伸展を入れて(代償動作を入れて)腿上げしている様がよく見られる。歩行時にそんなことをすると後ろにひっくり返ってしまうかもしれないので、代償動作が入らないよう配慮する。腸腰筋は股関節の屈曲角度が90°に近づくほど筋出力が高くなるので(その後も高くなると考えられる)6)、うまく腿上げができない場合は患側肢を台の上に乗せて腿上げしてもらうよう試してみる。台はあまり高くしないようにする。

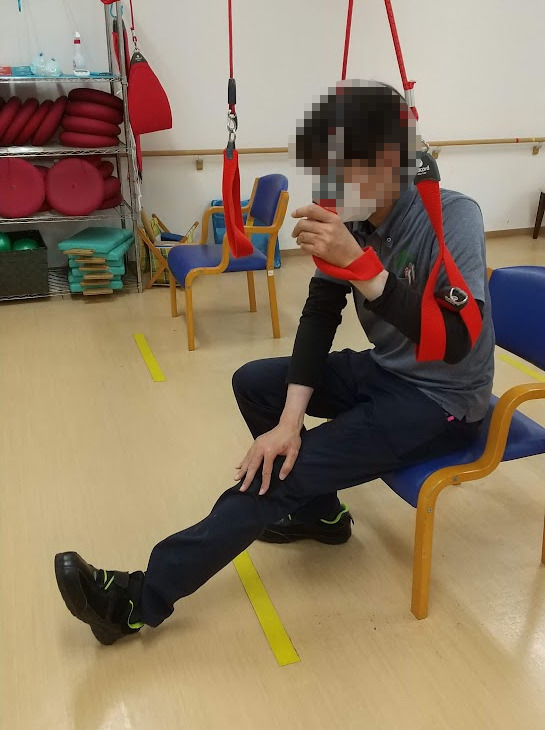
ハムストリングスのストレッチ
座位時間が長いとハムストリングスは筋短縮を起こしやすい。骨盤後傾位や後方重心の姿勢保持の原因となるので、足を前に出してストレッチを行う(30秒~60秒程度7)8))。
患側は筋短縮や関節拘縮で伸びきらないことが多いので、健側の手で膝頭を押さえてもらうとよい。
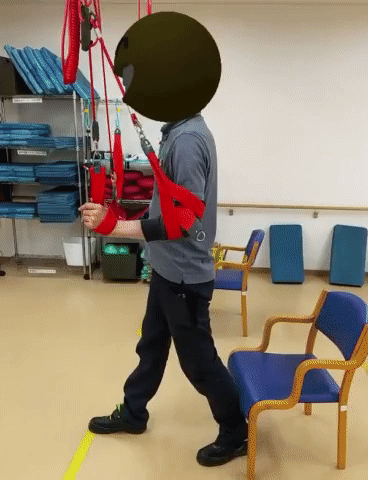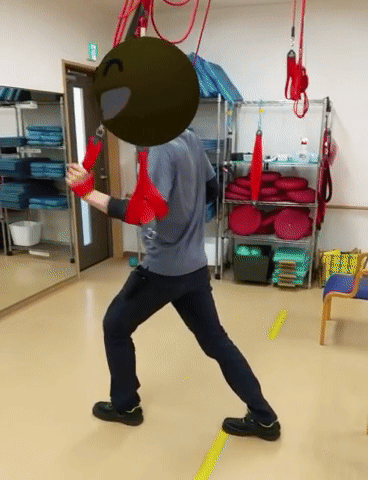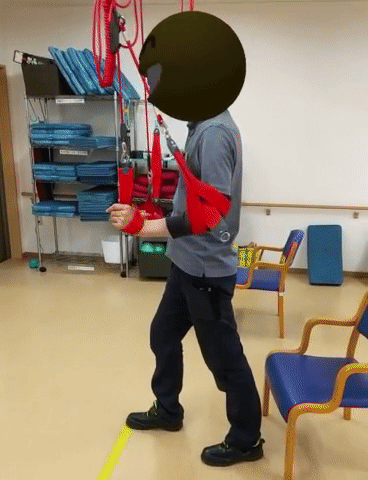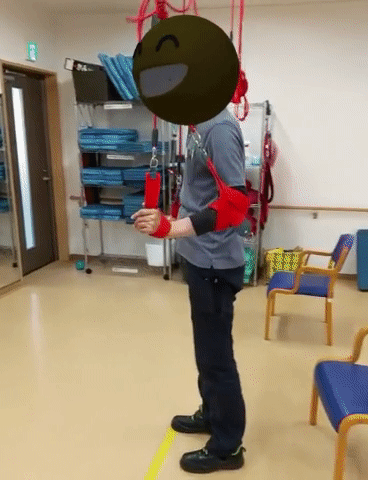
股関節伸展の入力
座っていることが長時間になると、股関節が拘縮を起こし、足が後ろに振れなくなってしまうことがよく起こる(股関節伸展の関節可動域制限)。これは歩幅が狭くなってしまうだけでなく、骨盤後傾位の姿勢によって膝関節は屈曲位となり、体幹は円背姿勢に変容し、視線は下向きになったまま上を向かないという不良姿勢の発端となりかねない。
ステップ練習では、健側の足を振り出して(前方ステップをして)荷重したのちに背すじを伸ばしてもらい、患側の股関節伸展を入れるようにする。後方ステップはもっと効果的かもしれない。殿筋の出力で股関節伸展が起きたのちに体幹伸展させることによってさらに股関節伸展が入る。ただし、ステップ後の荷重は健側で行うようにする。麻痺側への荷重は腰が砕けてしまうことが多い。

分離運動の促通
麻痺のある方は、腿上げがうまく出来なかったり、分回しで患側を前に振り出すことが多い。腿上げに必要な腸腰筋だけを分離して動かすことができないのが原因。
腸腰筋は股関節の伸展域で最大の筋発揮力が得られる6)ので、ステップ練習の際には、患側を後ろに下げた状態から脚を振り出すことを試してみる。指示としては「つま先で蹴ってそのまま腿上げ。足を前に振り出して踵から接地」。
ただし麻痺が重度だと出来ないことも多い。
以上です。おつかれさまでした。
https://michiroujohn.xsrv.jp/yaenosato
《 参考文献 》
1) 市橋則明:運動療法学 第2版,文光堂,東京,2014
2) 池田誠著,細田多穂・柳澤健 編:理学療法ハンドブック 改訂第4版,第1巻 理学療法の基礎と評価,協同医書出版社,東京,2010
3) 大高洋平:高齢者の転倒予防の現状と課題,日本転倒予防学会誌 Vol.1,J-Stage, 2015,pp.11-20
4) 市橋則明:運動療法学 第2版, 高齢者に対する筋力トレーニングの処方,文光堂,東京,2014, pp510-511
5) 世古俊明・隈元庸夫・高橋由依・金子諒介・田中昌史・信太雅洋:股関節肢位と運動の違いが大殿筋,中殿筋の筋活動に及ぼす影響,理学療法学 第29巻第6号, 日本理学療法学会連合, J-Stage,2014, pp857-860
6) 小栢進也・建内宏重・高島慎吾・市橋則明:関節角度の違いによる股関節周囲筋の発揮筋力の変化, 理学療法学 第38巻 第2号, 日本理学療法学会連合, J-Stage, 2011, pp97-104
7) 上野真志保・廣瀬浩昭:ハムストリングスに対するスタティック・トレーニング中のSLR股関節角度変化, 関西理学療法 第1巻, 牧病院 理学療法科, 大阪市, 2001, pp43-46
8) 市橋則明:運動療法学 第2版, ストレッチングのエビデンス,文光堂,東京,2014, pp196-201